Después de la pandemia de la Covid-19, los servicios departamentales de salud y centros con especialidad en salud mental reportan un incremento en la demanda de atención por alguna afección mental. Los especialistas observan la “dejadez” de atención por parte del Estado a esta problemática. El Ministerio de Salud aún no aprueba el Plan Plurinacional de Salud Mental (2021-2025), que fue anunciado el año pasado. Al momento, solo hay 43 psiquiatras en cinco ciudades.
Por: Aleja Cuevas/La Brava
Mientras Julieta espera su ficha de reconsulta en la puerta de la Unidad de Salud Mental del Hospital de Clínicas de La Paz, comenta que antes no había la cantidad de personas que observa actualmente: unas 20 pacientes, más jóvenes y mujeres, unas sentadas en bancas y otras de pie.
Pese a este aumento, Bolivia no cuenta con una política de salud mental, recién aprobará un plan de salud consolidado, y trabaja una propuesta de ley. Entre tanto, los reportes del Ministerio de Salud mencionan que solo hay 43 psiquiatras en seis centros y servicios de salud mental y otras deficiencias de atención.
“No tenemos un sistema de salud mental, es todo improvisado, no tenemos un sistema de investigación; de monitoreo, de seguimiento que pueda hacerse y tener constantemente los diagnósticos actualizados de qué es lo que sucede con la salud mental”, observa la presidenta a la Comisión de Salud Mental de la Sociedad Boliviana de Psiquiatría, Elizabeth Patiño.
Los casos de enfermos mentales en Bolivia subieron durante la pandemia por la Covid-19 como sucedió en otros países. Según un informe de la Organización Mundial de la Salud (OMS), con el anuncio del coronavirus —que en muchos países implicó medidas de cuarentenas y encierros de las personas en sus hogares— la incidencia mundial de la ansiedad y la depresión aumentó en un 25%.
Hay cerca de 450 millones de personas que padecen trastornos mentales. La prevalencia de estas afecciones es similar en mujeres y hombres, con excepción de la depresión, que es más común en las primeras, mientras las consecuencias por abuso de sustancias controladas son más frecuentes en varones, detalla la OMS.
El dato actualizado de la cantidad de personas con enfermedades mentales en Bolivia fue solicitado por la Red de Medios de Investigación, mediante carta (07/06/2023), al Ministerio de Salud. Si bien esa cartera de Gobierno respondió escuetamente otras preguntas, ésta y la relacionada con la inversión en salud mental no fueron respondidas.
A pesar de ello, sí se puede asegurar que durante la pandemia hubo incremento de casos con afecciones mentales en Bolivia. El Sistema Nacional de Información en Salud-Vigilancia Epidemiológica (SNIS-VE) del Ministerio de Salud registró que en 2020 hubo 43.615 casos referidos a salud mental, mientras que en 2021 hubo 69.303, según la publicación de La Razón.
A nivel departamental, como en Cochabamba —de acuerdo con los datos de la Secretaría Departamental de Salud— entre 2020 y 2021 se incrementaron los casos de los episodios depresivos en un 134%, los de ansiedad en un 109% y los psicóticos en un 405%.
Patiño explica que en Bolivia la importancia de la salud mental no fue visibilizada hasta después de 2020, cuando a partir de la pandemia y sus consecuencias colaterales se pudo entender que la salud mental es tan importante como la corporal y la física.
“Ahí se evidenció cómo los trastornos mentales pueden afectar e impedir que las personas puedan seguir avanzando en lo que son sus planes, sus proyectos”, afirmó Patiño.
Demanda de atención en salud mental
En el segundo año de la pandemia de Covid-19, el Fondo de las Naciones Unidas para la Infancia (Unicef) inició en el país su programa Familia Segura. Con esta iniciativa se habilitó la línea gratuita 8113040 y el número de WhatsApp 7797667 para atender a personas con problemas psicoemocionales. Hasta la fecha, recibió 90 mil llamadas.
En principio, las personas que llamaban a las líneas gratuitas presentaban cuadros de depresión ante la pérdida de sus seres queridos por el coronavirus. Luego, también acudieron los adolescentes que se sentían solos o tenían crisis de identidad. A estos se sumaron personas adultas con problemas de pareja.
“Nos hemos dado cuenta todos que la salud mental de todos nosotros está muy deteriorada; ha sido un tema tabú durante muchos años”, detalla Virginia Pérez, jefa de Protección de la Niñez de Unicef.
Se estima que, entre la Unidad de Salud Mental del Hospital de Clínicas y el Centro de Rehabilitación y Salud Mental San Juan de Dios, en La Paz hay un promedio de 1.200 casos ambulatorios al mes. Estas personas presentan diversas patologías de salud mental, según explica Claudia Vásquez, técnica de la Dirección General de Promoción de Salud.

En el caso de la Unidad de Salud Mental del Hospital de Clínicas, hace dos años que habilitaron dos turnos para cubrir las solicitudes de atención. “Tengo depresión”, “sufro de esquizofrenia”, son los comentarios entre pacientes y familiares en puertas de este centro.
El Instituto Nacional de Psiquiatría “Gregorio Pacheco” de Sucre —la más antigua del país, con 139 años— reporta también un incremento de patologías neuróticas, como las fobias, los miedos, la ansiedad y la depresión después de la pandemia. Situación similar registra el Servicio Departamental de Salud de Chuquisaca.
Cochabamba es el segundo departamento con más patologías en salud mental; sin embargo, no hay un centro especializado público. Actualmente, el único hospital psiquiátrico que funciona en esa ciudad es privado.
Los seguros médicos tienen limitaciones para dar medicamentos y, entretanto, las familias que no cuentan con un seguro invierten entre 600 y 3.000 bolivianos en tratamientos.
Desde Tarija, la psiquiatra Raquel Caero, del Instituto Nacional en Prevención, Tratamiento, Rehabilitación e Investigación en Drogodependencias y Salud Mental (Intraid), confirmó que tras la pandemia hay una “sobredemanda” de atención en salud mental. Entre 2018 y 2019 las prestaciones por atención en salud mental fueron de hasta 9.000, pero en 2022 llegó a unas 14.600 atenciones
Intentos de un plan de salud mental
Frente al incremento de casos de enfermos mentales, Bolivia no cuenta con un plan de salud mental. Este documento fue anunciado por el que fuera ministro de Salud Jeyson Auza para el periodo 2021-2025, pero el mismo fue criticado y no se supo mucho más de él. Ahora, en 2023, la actual ministra del ramo, María Renée Castro, asegura que se está terminando la parte técnica del plan.
Hace 15 años se publicó el Informe IESM-OMS sobre el Sistema de Salud Mental en Bolivia (2008) y una de las conclusiones fue que no se tiene una política específica de salud mental ni leyes particulares referentes a salud mental.
Dicho informe mencionó que el plan elaborado en 1999-2000 no se pudo implementar por falta de apoyo y de recursos económicos. En julio 2016, el Ministerio de Salud informó que se trabajaba en el Plan Nacional de Salud Mental 2016-2020.
El 2 de febrero de 2022, la Cámara de Senadores mandó una minuta de comunicación al presidente Luis Arce con siete recomendaciones para el entonces ministro de Salud Jeyson Auza, una de ellas decía: «Implementar una estrategia para paliar el efecto en la salud mental, en el entendido de que corresponden a un sector vulnerable y en riesgo».
El 26 de abril, el Primer Mandatario recibió una carta informe de respuesta de parte de Auza que decía en ese punto: «El Ministerio de Salud y Deportes, en coordinación con los nueve servicios departamentales de salud (Sedes) y los gobiernos autónomos municipales, desarrollaron una estrategia dirigida a la salud mental de la población vulnerable».
El 30 de junio de 2022 se conoció públicamente que dicho plan había sido cuestionado y criticado. La agencia de noticias ANF publicó que el Colegio de Psicólogos de Bolivia cuestionó la propuesta y la calificó de “irresponsable debido a que se basaba en la Guía de Intervención Humanitaria, ideada para emergencias humanitarias” —que no es el caso de Bolivia—. Asimismo, observó que el plan prescindía del personal de salud mental como los psicólogos, a los que el Ministerio de Salud no reconoce todavía como personal de salud, para cubrir la falencia sólo con personal capacitado y hasta con voluntarios».
La Red de Medios de Investigación —conformada por los medios digitales La Brava, Guardiana, La Nube y Acceso Investigativo— solicitó información sobre este plan y otras problemáticas de la atención de salud mental, a través de una carta al hasta hace poco ministro de Salud Auza. Sin embargo, él se negó a responder las preguntas alegando que se debe adjuntar primero fotocopia de su personería jurídica de los medios firmantes.
Tras el cambio de autoridad y la posesión de la ministra María Renée Castro, se volvió a enviar una carta con 15 preguntas. Desde su despacho hubo respuesta a solo ocho preguntas.
En la relacionada al Plan Plurinacional de Salud Mental, la autoridad resaltó: «se encuentra en proceso de culminación a nivel técnico. En el mismo se han rescatado los aportes de instancias gubernamentales, no gubernamentales e instancias de la sociedad civil y comunidad».
También destacó seis lineamientos de dicho plan, entre los que se encuentran el «fortalecimiento institucional» y «garantizar la sustentabilidad financiera». Anunció la creación de dos centros de salud mental comunitarios que serán instalados en La Paz y El Alto.
Respecto al Plan Plurinacional, la presidenta de la Comisión de Salud Mental de la Sociedad Boliviana de Psiquiatría recuerda que este ya fue aprobado a inicios de 2022 (como había afirmado el exMinistro de Salud en marzo de 2022); sin embargo, hace dos semanas le comunicaron que aún está siendo revisado, por lo que solicitaron la participación de la sociedad.
“Nos convocarán a una reunión en la cual quieren que participemos, y terminar de definir este importante plan nacional de salud”, dice Patiño.
Planes de atención departamentales
Ante el incremento de casos por afecciones en salud mental, Cochabamba fue el primer departamento que el 7 noviembre pasado presentó el Plan Integral de Salud Mental 2022-2026, con el fin de promover la salud mental de la población y disminuir la incidencia de trastornos mentales.
Chuquisaca es el segundo departamento que trabaja en un plan de salud mental, tras la conformación del Comité Departamental de Salud Mental (Codesame), en octubre de 2022. Esta tarea, en este año, es coordinada con el Ministerio de Salud.
La necesidad de contar con un plan de atención en salud se da ante la ausencia de un plan nacional, advierte la jefa de la Unidad de Promoción de Salud del Sedes Chuquisaca, Giovana Mendoza.
“No se tiene uno nacional, y es una dificultad que se tiene; entonces, nosotros tenemos la iniciativa de tener uno (plan departamental)”, afirma Mendoza.
Un tercer departamento que trabaja en una política de salud mental es Santa Cruz. El 20 de junio, la Comisión de Salud y Políticas Sociales de la Asamblea Legislativa Departamental (ALD) aprobó el informe del proyecto de ley departamental de promoción y prevención de la Salud Mental.
Solo 43 psiquiatras
En el diagnóstico del plan anunciado para el 2022, al que tuvo acceso La Brava, se reconoce las debilidades en el manejo del área de la salud mental en Bolivia como, por ejemplo, acefalías a nivel nacional y departamental, «lo que no permite la continuidad de procesos». Y se destaca la necesidad de recursos económicos y un equipo fortalecido para responder a las necesidades del país.
En referencia al número de profesionales que se encargan actualmente de atender a los pacientes con enfermedades mentales en el sistema público de salud del país, el Ministerio de Salud informó que son 43 psiquiatras y 13 psicólogos (estos últimos no pueden medicar a pacientes).
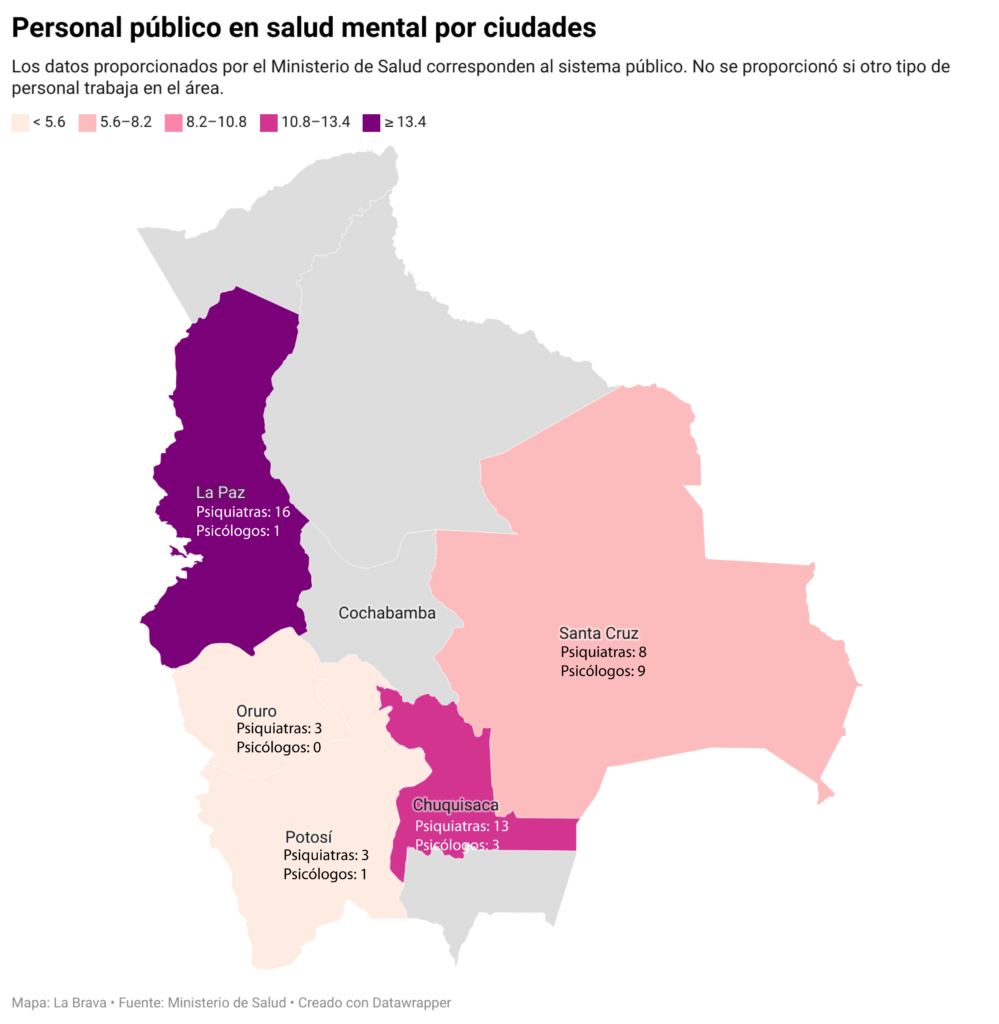
En su informe, la cartera de Salud sólo nombra tres ciudades: Santa Cruz, Sucre y La Paz; mientras, no brinda información alguna respecto a la situación en Tarija, Pando o Beni. De manera extraoficial se conoce que en la ciudad beniana de Trinidad no hay especialistas públicos y que solo en la regional de la Caja Nacional de Salud (CNS) Beni tiene una psiquiatra.
En el caso de Tarija, la psiquiatra Raquel Caero, del Intraid, informó a la Red de Medios que cuentan con seis psiquiatras, de los cuales cuatro están en el Departamento de Prevención y Promoción de la Salud.
Si bien se anota el número de psiquiatras y psicólogos, en la respuesta no se menciona a los profesionales en trabajo social, ni a enfermeras, ni a otros profesionales (psicopedagogos, terapeutas y auxiliares de enfermería).
El Plan Plurinacional 2021-2025 (en revisión), en su diagnóstico de profesionales en salud mental en atención pública, “está en un 1,1 por 100 mil habitantes, muy por debajo de los promedios óptimos”.
Hay ausencia de políticas de salud mental
El Plan Plurinacional 2021-2025 menciona que no existe una planificación de líneas de trabajo ni acciones a nivel departamental en salud mental, por lo que existe una “improvisación de las acciones”, que se desarrollan de modo desordenado y sin coherencia.
Respecto a presupuestos para salud mental, aclara que en los sedes “no existen presupuestos destinados a salud mental/adicciones de modo específico en ningún departamento, aunque sí se realiza gasto en salud mental para los ítems que ejercen estas tareas, pero no hay modo de conocer el gasto exacto en prevención, tratamiento y rehabilitación”.
El plan también menciona que existen hospitales psiquiátricos en cinco de los ocho departamentos que reportaron como “hospitales de especialidades”, pero que “la mayor parte funcionan con convenio o son privados. Este dato contradice con la información proporcionada por el Ministerio de Salud que solo mencionó tres instituciones en Sucre, La Paz y Cochabamba.
Para el presidente de la Sociedad Boliviana de Psiquiatría de Santa Cruz, Miguel de la Oliva, no existe una política de atención en salud mental. “No hay salud en salud mental, todavía las políticas de salud no lo han contemplado”, asegura.
Según el especialista, el tema de salud mental “está dejada”. De la Oliva afirma que hay más énfasis en la parte física, y que la parte emocional “sigue siendo mofa”, incluso del mismo personal de salud.
Para el profesional, es importante que el Gobierno tome “en serio” la atención en esta área. De la Oliva explica que hay una cantidad de pacientes que “generan gastos”, no solo porque pierden productividad, sino también del cuidador que podría aportar a la sociedad en términos económicos.
Similar posición tiene Elizabeth Patiño, quien observa que en la actualidad “todo está improvisado”. La especialista agrega que falta el monitoreo de los diagnósticos actualizados y la falta de un sistema de investigación, lo que evita conocer la situación de la salud mental en el país.

Un anteproyecto para salud mental
La presidenta de la Comisión de Salud Mental de la Sociedad Boliviana de Psiquiatría, Elizabeth Patiño, anticipa que en agosto presentarán el anteproyecto de la ley de salud comunitaria.
La profesional explica que dicha propuesta se da tras las observaciones que se realizaron a un proyecto de ley que estaba en el Comité de Salud de la Asamblea Legislativa Plurinacional (ALP).
“Leímos (el documento). Desde luego estuvimos muy alarmados porque era una copia de una ley de salud mental de la Argentina, que no tiene ‘pies ni cabeza’, y que tiene muchas objeciones y dificultades para su implementación en la Argentina; además, no obedece a nuestro contexto”, cuestiona.
Patiño aclara que el anteproyecto que será presentado los primeros días de agosto fue elaborado sobre la base de otro anteproyecto de 2015, que tuvo la participación del Ministerio de Salud, de la Asociación de Familiares de Pacientes con Trastornos Mentales y de otras instituciones. “Se han hecho muchos cambios”, asegura la presidenta de la comisión de salud mental.
Bajo presupuesto
Entre los aspectos importantes del anteproyecto de ley se propone un presupuesto adecuado para salud mental. Bolivia es el país latinoamericano que menos presupuesto asigna a esta especialidad.
“Es de 0,2% del presupuesto asignado para la salud mental, el más bajo de todos los países. Es lo que ha demostrado OMS/OPS en su relevamiento (…); estamos planteando que sea del 2%, por lo menos, del presupuesto asignado a salud (10%)”, detalla Patiño.
Este monto es ínfimo si se compara con los ingresos medios y altos de algunos países, que antes de la pandemia, destinaban entre el 2.4% y 5.1% de su presupuesto de salud para salud mental.
Respecto al presupuesto destinado para salud mental, el ahora exministro Auza explicó en su Petición de Informe de marzo de 2022, que estaba dentro del POA de la Unidad de Promoción de Salud Mental.
“El presupuesto contempla las partidas de pasajes, viáticos, gastos por alimentación, otros alquileres, servicios de imprenta, fotocopia y servicios fotográficos”, fue la respuesta de la exautoridad.
El 9 de junio pasado, la OPS dio 10 recomendaciones a los Estados para mejorar la atención en salud mental, entre ellas, “aumentar la cantidad y mejorar la calidad de financiamiento para la salud mental, e integrar la salud mental en todas las políticas”.

Otro de los temas importantes es desconcentrar el servicio de salud mental, conformar equipos de trabajo que incluya no solo psiquiatras, sino también psicólogos y trabajadores sociales, sobre todo en el segundo y tercer nivel, anticipó Patiño.
Con esta nueva política se pretende trabajar en la prevención de trastornos mentales y de promoción de la salud mental.
*Este es el primero de seis reportajes sobre la salud mental y es un trabajo colaborativo de la Red de Medios de Investigación, conformado por La Brava, Guardiana, La Nube y Acceso Investigativo.
*Este reportaje incluyó reportería de Guardiana y Correo del Sur.
Ilustración: Merlina Anunnaki.
Fotos: Aleja Cuevas.





